|
溶連菌感染症について |
|---|
|
子供がいる家庭では、一度は耳にしたことのある病気ではないでしょうか。
寒い時期、新学期やゴールデンウィーク前後に流行する
溶連菌連鎖球菌が原因の感染症です。






大人も免疫力が下がっているとうつることがありますので、
喉の痛みを感じたら、早めに受診しましょう。
2024年11月19日更新
|
 |
インフルエンザとは |
|---|

インフルエンザは、インフルエンザウイルスがのどや気管支、肺で感染・増殖することによって発症する病気です。
インフルエンザの発症者は0~9歳の小児が約半数を占めているのに対し、インフルエンザによる死亡者は65歳以上の高齢者が大部分を占めているといわれています。
インフルエンザの流行時期は?季節性のインフルエンザは、例年11~12月頃に流行が始まり、1~3月にピークを迎えます。インフルエンザウイルスはどうやって感染するの?インフルエンザウイルスは、呼吸とともに体内に侵入し、のどや気管支、肺で急激に増殖していきます。 インフルエンザは主に、インフルエンザに感染した患者さんの咳(せき)やくしゃみなどのしぶきに含まれるインフルエンザウイルスを吸い込むことによって感染します。これを飛沫(ひまつ)感染といいます。 インフルエンザウイルスは、呼吸とともに鼻やのどから体内に入り込み、気道の粘膜に吸着して細胞内に侵入します。感染したウイルスは、のどや気管支、さらには肺で急激に増殖していきます。感染2日後にはウイルスの増殖はピークに達し、その後減少します。 インフルエンザウイルスの急激な増殖が、他のウイルス感染症に比べて、速やかな発症につながっている要因と考えられています。
インフルエンザは普通のかぜとは異なり、突然の38℃以上の「高熱」や、関節痛、筋肉痛、頭痛などの他、全身倦怠感、食欲不振などの「全身症状」が強く現れるのが特徴です。
インフルエンザの症状は?インフルエンザウイルスに感染した場合、約1~3日の潜伏期間の後、インフルエンザを発症します。続く約1~3日では、突然の38℃以上の「高熱」や全身倦怠感、食欲不振などの「全身症状」が強く現れます。やや遅れて、咳(せき)やのどの痛み、鼻水などの「呼吸器症状」が現れ、腰痛や悪心(吐き気)などの「消化器症状」を訴えることもあります。通常は、10日前後で症状が落ち着き、治癒します。普通のかぜとはどう違うの?普通のかぜは1年を通してみられますが、インフルエンザは季節性を示し、日本では例年11~12月頃に流行が始まり、1~3月にピークを迎えます。 かぜの多くは、発症後の経過がゆるやかで、発熱も軽度であり、くしゃみやのどの痛み、鼻水・鼻づまりなどの症状が主にみられます。 これに対し、インフルエンザは高熱を伴って急激に発症し、全身倦怠感、食欲不振などの「全身症状」が強く現れます。関節痛、筋肉痛、頭痛も現れます。また、インフルエンザは、肺炎や脳炎(インフルエンザ脳炎)などを合併して重症化することがあります。
インフルエンザにかからないためにも、予防法の基本を覚えましょう。
インフルエンザワクチン毎年、流行シーズンの前に、インフルエンザワクチンを接種しておきましょう! インフルエンザの予防には、インフルエンザワクチンの接種が有効です。ワクチンの接種により、インフルエンザの重症化や死亡を予防し、健康被害を最小限にすることが期待されています。わが国でも、ワクチンを接種する方が年々増えています。 ワクチンは、その年にどのウイルスの型(タイプ)が流行するかを予測して、毎年製造されています。また、ワクチンの効果は1年間であるため、毎年、流行シーズンの前に接種することが望ましいと考えられます。手洗い・うがい、マスク外出後の手洗い・うがいは、予防の基本! 流行シーズン中は、外出時のマスク着用も忘れずに! 手洗いは手や指などに付着したインフルエンザウイルスを物理的に除去するために有効な方法であり、うがいは口の中を洗浄にします。外出後の手洗い・うがいは、感染症の予防の基本です。 インフルエンザが流行してきたら、特に高齢者や慢性疾患を抱えている人、疲労気味、睡眠不足の人は、なるべく人ごみや繁華街への外出を控えましょう。やむを得ず外出するときは、マスクを着用しましょう。
インフルエンザにかかったら、なるべく早めに医療機関を受診しましょう。
早めに医療機関を受診インフルエンザウイルスは増殖のスピードが速いため、症状が急速に進行します。したがって、具合が悪くなったら、単なるかぜだと軽く考えずに、早めに医療機関を受診しましょう。インフルエンザは発症後すぐに適切な治療を開始することが重要です。安静にして体を休めるとともに、他の人にうつさないようにすることも大切です。症状を改善するために、注意すべきことは? インフルエンザの症状を改善するためには、体内にいるインフルエンザウイルスの増殖を防ぐ「抗インフルエンザウイルス薬」の服用が有効です。抗インフルエンザウイルス薬を発症後すぐに服用を開始すると、服用していない場合と比べて発熱期間が1~2日短縮され、ウイルスの排泄量も減少し、症状が徐々に改善されていきます。
しかし、お薬を服用して熱が下がっても、体内のウイルスがすぐにいなくなるわけではありません。「症状が改善したから…」といってお薬の服用を途中でやめることで、体内に残っているウイルスが周りの人に感染する可能性があります。
熱が下がったあとも、お薬はきちんと使い切り、最低2日間は自宅で療養しましょう。
そして、自分の体を守り、他の人にうつさないためにも、下記の生活上のポイントを守りましょう。
インフルエンザの症状を改善するためには、体内にいるインフルエンザウイルスの増殖を防ぐ「抗インフルエンザウイルス薬」の服用が有効です。抗インフルエンザウイルス薬を発症後すぐに服用を開始すると、服用していない場合と比べて発熱期間が1~2日短縮され、ウイルスの排泄量も減少し、症状が徐々に改善されていきます。
しかし、お薬を服用して熱が下がっても、体内のウイルスがすぐにいなくなるわけではありません。「症状が改善したから…」といってお薬の服用を途中でやめることで、体内に残っているウイルスが周りの人に感染する可能性があります。
熱が下がったあとも、お薬はきちんと使い切り、最低2日間は自宅で療養しましょう。
そして、自分の体を守り、他の人にうつさないためにも、下記の生活上のポイントを守りましょう。
●安静にして休養をとり、特に睡眠を十分にとる。
●お茶やジュース、スープなど、自分が飲みたいもので構わないので、十分な水分補給を忘れずに。
●周りの人に感染させないためにも、マスクを着用。
●人ごみや繁華街への外出を控え、無理して学校や職場などに行かない。
2024年11月19日更新
|
 |
タンパク質を摂ろう |
|---|
 タンパク質は、炭水化物・脂質とあわせて三大栄養素と呼ばれています。
主にアミノ酸によって構成されています。
身体の材料となりうるアミノ酸は20種類です。
そのうち9種類は体内で合成できないため食事から摂取する必要があります。
これを必須アミノ酸と呼びます。
タンパク質は、炭水化物・脂質とあわせて三大栄養素と呼ばれています。
主にアミノ酸によって構成されています。
身体の材料となりうるアミノ酸は20種類です。
そのうち9種類は体内で合成できないため食事から摂取する必要があります。
これを必須アミノ酸と呼びます。
 体内に取り込まれたタンパク質は、アミノ酸に分解・吸収され、身体に必要な
タンパク質を再合成します。
筋肉や臓器の材料、体内調整に役立つ酵素やホルモンとして、健康維持のため
さまざまな働きをします。
体内に取り込まれたタンパク質は、アミノ酸に分解・吸収され、身体に必要な
タンパク質を再合成します。
筋肉や臓器の材料、体内調整に役立つ酵素やホルモンとして、健康維持のため
さまざまな働きをします。
 身体を作る材料が減ってしまうので、筋肉量の減少や肌や髪のトラブル、集中力・思考力が下がってしまう事があります。
身体を作る材料が減ってしまうので、筋肉量の減少や肌や髪のトラブル、集中力・思考力が下がってしまう事があります。また、代謝に関わるホルモンや酵素、カラダを守る抗体にも関与しているため不足すると、体調を崩してしまう事があります。 タンパク質不足が起こる主な理由は「食事の量の減少」と「栄養バランスの偏り」です。 理由①は減量です。 食事量を減らし過ぎると、タンパク質不足になる可能性があります。理由②は1日3回の食事を摂らない場合です。 朝食を食べない習慣や、仕事が忙しく昼食をとれなかったなど、何らかの原因で欠食すると十分に摂取できていないかもしれません。理由③は加齢にともなって食が細くなっている場合です。 食欲が低下したり、食事の用意が難しくなったりなど、さまざまな要因で食事の量が減っていると言われています。 年齢を重ねても体調を崩さないためには、フレイルの予防が大切です。
年齢を重ねても体調を崩さないためには、フレイルの予防が大切です。フレイルとは、健康な状態と要介護状態の間にある段階を示します。 食事が関わる身体的フレイルは、筋力が衰え足の痛みで歩行が難しくなるなど 移動機能の低下などの状態です。転倒や骨折を起こしやすくなることも考えられます。 予防するには、バランスの良い食事をし、1日に必要なタンパク質をしっかりと摂取する事が大切だと言われています。 その他に「咀嚼機能の低下」も要因の1つです。 歯を失ったり、舌の動きが低下したりなどが起こると咀嚼をする事が難しくなります。 その結果、少しずつ食事量が減り、低栄養に陥りやすいと言われています。  良質なタンパク質、すなわちアミノ酸スコア100のタンパク質を含む食品は一般的に
肉・魚・卵・牛乳の動物性食品に多く含まれます。
良質なタンパク質、すなわちアミノ酸スコア100のタンパク質を含む食品は一般的に
肉・魚・卵・牛乳の動物性食品に多く含まれます。植物性食品は全般にアミノ酸スコアはあまり高くありませんが、大豆のアミノ酸スコアは100で良質なタンパク質を含んでいます。 1日に必要な摂取量(目安) 1日のタンパク質摂取量の推奨量は、成人男性で約60g、成人女性で約50gとなります。
文部科学省「日本食品標準成分表2020年版」 1回の食事で吸収できるタンパク質の量は限られているので 朝・昼・晩の3食とも、きちんと良質なタンパク質を含む食品を取り入れましょう ※ただし、腎臓に疾患のある人はタンパク質の取り過ぎに注意する必要があるので気をつけて下さい。 2024年6月14日更新
|
 |
ストレス対策 |
|---|
 現代社会では、忙しい日常や様々なプレッシャーによって、ストレスを感じることがよくあります。特に季節の変わり目である春は、新たな始まりや活気が感じられる一方で、新たな環境への適応やスケジュールの変化など、様々な要因がストレスを引き起こすこともあります。このような状況下で、心身の健康を維持し、ストレスを軽減するためには、適切な対策を取ることが重要です。
現代社会では、忙しい日常や様々なプレッシャーによって、ストレスを感じることがよくあります。特に季節の変わり目である春は、新たな始まりや活気が感じられる一方で、新たな環境への適応やスケジュールの変化など、様々な要因がストレスを引き起こすこともあります。このような状況下で、心身の健康を維持し、ストレスを軽減するためには、適切な対策を取ることが重要です。
 1.運動や散歩
1.運動や散歩日常的な運動や散歩は、ストレスを軽減し、心身のリフレッシュに役立ちます。特に自然の中での散歩は効果的です。  2.趣味に没頭する
2.趣味に没頭する趣味に没頭することは、ストレスから解放される良い方法です。読書、手芸、料理、ガーデニングなど、自分の好きなことに時間を費やすことでリラックスできます。  3.呼吸を整える
3.呼吸を整える深くゆっくりとした呼吸を意識することで、自律神経のバランスが整い、リラックス効果が得られます。ストレスを感じたときには、呼吸を整えることで心身の緊張を和らげましょう  4.ゆっくりお風呂に浸かる
4.ゆっくりお風呂に浸かるお風呂にゆっくり浸かることで、筋肉の緊張をほぐし、心身の疲れを取ることができます。アロマオイルや入浴剤を使うとさらにリラックス効果が高まります。  5.笑いを取り入れる
5.笑いを取り入れる笑いは最も良い薬といわれるほど、ストレスを和らげる効果があります。コメディ番組や面白い映画を見る、友人と楽しい時間を過ごすなど、笑いを取り入れることでストレスを軽減できます。  6.身の回りを整理整頓する
6.身の回りを整理整頓する整理整頓された環境は、心にも影響を与えます。身の回りを整理することで、心の中も整理され、ストレスを減らす助けになります。 1. 快適な姿勢をとります。坐禅ができない場合はあぐらや椅子に座るでも大丈夫です。背筋をまっすぐにして(頭上から1本の糸で引っ張られているイメージ) 腕をリラックスさせます。立っている場合は、両足を肩幅に開き、軽く膝を曲げます。 2. 目を閉じます。外部の刺激から目を閉じることで、集中力を高めることができます。  3.
深くゆっくりとした呼吸を開始します。鼻から息を吸い込むときには、腹部を膨らませるように意識します。
3.
深くゆっくりとした呼吸を開始します。鼻から息を吸い込むときには、腹部を膨らませるように意識します。
その後、口からゆっくりと息を吐き出します。 4. 呼吸に意識を集中します。呼吸が入ってくる感覚、息が体を満たしていく感覚、 そして息が体を離れていく感覚に注意を向けます。 呼吸に意識を集中することで、心が静かになり、リラックス状態に入ることができます。 5. 心が散漫になったら、再び呼吸に意識を戻します。 呼吸を意識することで、心を集中させ、リラックス状態を維持することができます。 呼吸法を定期的に生活に取り入れることで、ストレスや不安を軽減し、心と身体のバランスを整えることができます。 起床時や就寝前等、ご自身のペースで実践し、効果を実感してみてください。 ストレスが原因と思われる心身の症状が続いている、ストレスが溜まっていく一方で辛いという場合には、放置せずに専門医や専門機関に相談しましょう。 2024年3月25日更新
|
 |
坐薬について |
|---|
 突然熱や吐き気があり、病院に受診すると、坐薬が処方されることがあると思います。そんな時に「使用方法がわからない」「上手く挿入できない」「順番がわからない」などの悩みがある方も多いのではないでしょうか。
そんな時のために使い方のポイントや注意事項を説明します。
突然熱や吐き気があり、病院に受診すると、坐薬が処方されることがあると思います。そんな時に「使用方法がわからない」「上手く挿入できない」「順番がわからない」などの悩みがある方も多いのではないでしょうか。
そんな時のために使い方のポイントや注意事項を説明します。
大人の入れ方 中腰になり坐薬を肛門にあて、指の第一関節が入るくらい深く挿入します そのままゆっくり立ち上がると自然と深く入っていきます。 この方法のみでやらなければいけないという決まりはないので、立ちながらではなく、横になって挿入しても問題ないです。 子供の入れ方 赤ちゃんや小さい子供に使用する場合、オムツを替える要領で両足をあげます。 そして指の第一関節がはいるくらい坐薬を押し込み挿入し、しばらく抑えます。 押さえたままゆっくりと足を戻していくと自然と深く入っていきます。 しっかりと入っているか目視で確認しましょう。 そういったときの坐薬の切り方を紹介いたします。 坐薬を切る場合は、使用する直前に坐薬の包装の上からきれいな包丁やハサミで斜めに切断しましょう。使用するのは先の尖った方を使用し、余ったものは使用せずに破棄しましょう。 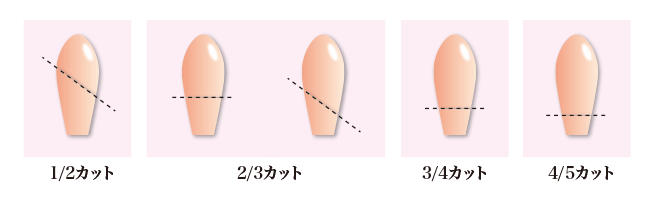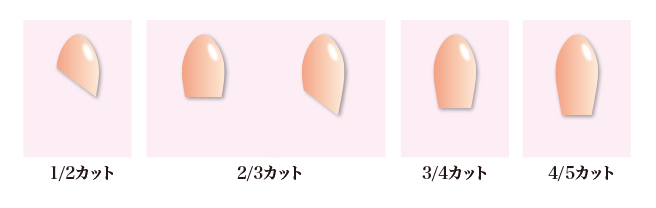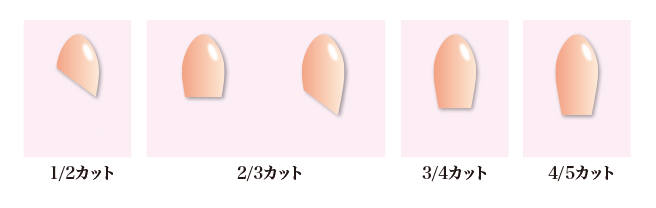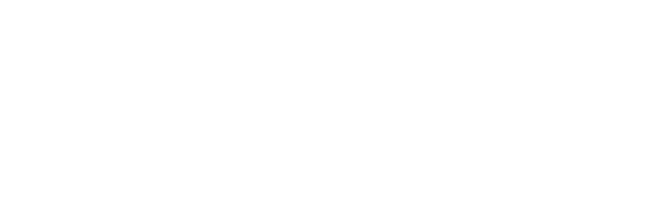
ナウゼリンは吐き気どめ、ダイアップは熱性痙攣予防、アンヒバは解熱剤ですが、 最初にナウゼリン坐剤もしくはダイアップ坐剤を使用して、30分は時間をを開けてからアンヒバを使用しましょう。 例2 ナウゼリン(ドンペリドン)坐剤とダイアップ(ジアゼパム)坐剤 緊急性の高い坐剤を先に使用し、5分間隔をあけてもう片方の坐剤を使用しましょう。 便秘の坐薬(テレミンソフト等)を使用する場合は最後に使用し60分は間隔をあけて使用しましょう。 坐薬の形が崩れていない場合は再度挿入しましょう。 5-10分で出てきた場合 坐薬の形が崩れていなければ挿入し直しましょう。 坐薬の形が崩れていて、溶けかけている場合は、薬が吸収されている可能性がある為、 しばらく様子を見て、効果が見られない場合は再度挿入しましょう。 30分で出てきた場合 ほとんど溶けており薬は吸収されているので、次のタイミングまでは挿入せず待ちましょう。 坐薬は飲み薬に比べて、吸収が早く、効果の発現が速いという点や、食事に関係なく体内に入れることができるというメリットがあります。 しかし飲み薬よりも使用に抵抗がある、使い方がわからない、といったこともあります。 こういった不明点や心配なことなど何かあったときはご気軽に相談して下さい。 2023年9月1日更新
|
 |
ドライアイはどんな病気? |
|---|
 目の表面は、角膜と呼ばれる透明の薄い膜で覆われています。角膜は5層構造になっていて、その一番外側にある角膜上皮と呼ばれる層が、目を外の刺激から守るバリアの役割を果たしています。角膜上皮は目の最も外側にあるため傷つきやすいという特徴がありますが、新陳代謝が活発でその傷をすぐに自己修復する能力を備えています。しかし、涙が不足すると修復が追いつかず、目の痛みや充血などの症状が出る場合もあります。
ドライアイとは、そんな目を守るのに欠かせない涙の分泌量が不足したり、涙の成分バランスが崩れたりすることが原因で目が乾燥し、場合によっては、角膜に傷がついてしまうことをいいます。目の乾き、疲れ、かすみ、不快感、見えづらいといった症状に悩まされることから、日常生活での不自由を引き起こし、生活の質を落とす病気であると言えます。
日本での患者数は2000万人を超えると言われています。
目の表面は、角膜と呼ばれる透明の薄い膜で覆われています。角膜は5層構造になっていて、その一番外側にある角膜上皮と呼ばれる層が、目を外の刺激から守るバリアの役割を果たしています。角膜上皮は目の最も外側にあるため傷つきやすいという特徴がありますが、新陳代謝が活発でその傷をすぐに自己修復する能力を備えています。しかし、涙が不足すると修復が追いつかず、目の痛みや充血などの症状が出る場合もあります。
ドライアイとは、そんな目を守るのに欠かせない涙の分泌量が不足したり、涙の成分バランスが崩れたりすることが原因で目が乾燥し、場合によっては、角膜に傷がついてしまうことをいいます。目の乾き、疲れ、かすみ、不快感、見えづらいといった症状に悩まされることから、日常生活での不自由を引き起こし、生活の質を落とす病気であると言えます。
日本での患者数は2000万人を超えると言われています。
 ドライアイは日常生活や環境にも大きく影響を受けていることがわかりました。つらい症状を和らげるためには、悪化要因を減らす取り組みが重要です。
パソコン作業やスマートフォンを見るときには、まばたきの回数が少なくなり涙が目の全体に行き届かず、目が乾きやすくなります。目が乾燥しやすいと感じたら、意識的にまばたきの回数を増やすようにしましょう。また作業中はこまめに休憩を取り、目を休ませるようにしましょう。仕事以外の時間にスマートフォンを見る時間を減らすなど、目を休ませる時間を長くとることも大切です。
室内が乾燥しているときは加湿器を使用したり、エアコンの設定を調節したりして室内の湿度を保ちましょう。またエアコンや扇風機の風が顔に直接当たらないように、風向きを調整することで目の保湿を意識した生活環境づくりも大切です。
ドライアイは日常生活や環境にも大きく影響を受けていることがわかりました。つらい症状を和らげるためには、悪化要因を減らす取り組みが重要です。
パソコン作業やスマートフォンを見るときには、まばたきの回数が少なくなり涙が目の全体に行き届かず、目が乾きやすくなります。目が乾燥しやすいと感じたら、意識的にまばたきの回数を増やすようにしましょう。また作業中はこまめに休憩を取り、目を休ませるようにしましょう。仕事以外の時間にスマートフォンを見る時間を減らすなど、目を休ませる時間を長くとることも大切です。
室内が乾燥しているときは加湿器を使用したり、エアコンの設定を調節したりして室内の湿度を保ちましょう。またエアコンや扇風機の風が顔に直接当たらないように、風向きを調整することで目の保湿を意識した生活環境づくりも大切です。
 また、まぶたの付け根付近には、涙の中に油を出すマイボーム腺があり、蒸しタオルなどでまぶたを温めることで詰まりが改善されて分泌がが良くなり、油分が十分に補給され、涙が蒸発しにくくなるなど、ドライアイ対策にも有効であることが知られています。
このように目の乾きに対して自分で行える対処法もありますが、目が乾く原因はさまざまです。気になる自覚症状があれば、自己判断に頼らず眼科を受診し専門医の診察を受けましょう。
また、まぶたの付け根付近には、涙の中に油を出すマイボーム腺があり、蒸しタオルなどでまぶたを温めることで詰まりが改善されて分泌がが良くなり、油分が十分に補給され、涙が蒸発しにくくなるなど、ドライアイ対策にも有効であることが知られています。
このように目の乾きに対して自分で行える対処法もありますが、目が乾く原因はさまざまです。気になる自覚症状があれば、自己判断に頼らず眼科を受診し専門医の診察を受けましょう。
2023年7月7日更新
|
 |
腸活について |
|---|
 腸活とは腸内環境を整えて腸が持つ本来の力を取り戻すこと。
一言でいうと、腸内環境を整えるということです。
・腸の代表的な働きについて
腸は食べ物を消化し栄養を吸収した後、老廃物やカスを排出している臓器です。
また病原菌やウイルスを排除する免疫細胞が多く存在しており、体内の免疫細胞の70%が集まっていて、身体の免疫の要としての働きを担っています。
腸活とは腸内環境を整えて腸が持つ本来の力を取り戻すこと。
一言でいうと、腸内環境を整えるということです。
・腸の代表的な働きについて
腸は食べ物を消化し栄養を吸収した後、老廃物やカスを排出している臓器です。
また病原菌やウイルスを排除する免疫細胞が多く存在しており、体内の免疫細胞の70%が集まっていて、身体の免疫の要としての働きを担っています。
 ✽発酵食品
納豆、キムチ、味噌、ヨーグルトなど
これらの食品には、乳酸菌やビフィズス菌、酵母菌、麹菌などの善玉菌が多く含まれていて、腸に良い影響を与えてくれます。
✽発酵食品
納豆、キムチ、味噌、ヨーグルトなど
これらの食品には、乳酸菌やビフィズス菌、酵母菌、麹菌などの善玉菌が多く含まれていて、腸に良い影響を与えてくれます。
 ✽食物繊維
穀類、豆類、キノコ類、果物、海藻、こんにゃくなど
保水性が高く胃や腸で膨らんで便通を促します。またこれらの食品が発酵・分解されるとビフィズス菌などの善玉菌が増えて腸内環境が改善されます。
✽食物繊維
穀類、豆類、キノコ類、果物、海藻、こんにゃくなど
保水性が高く胃や腸で膨らんで便通を促します。またこれらの食品が発酵・分解されるとビフィズス菌などの善玉菌が増えて腸内環境が改善されます。
 ✽オリゴ糖
大豆、ゴボウ、アスパラガス、玉ねぎ、にんにく、バナナなど。
オリゴ糖は、善玉菌のエサになるため、善玉菌に効果的に働きかけることができます。
善玉菌のエサになるオリゴ糖や食物繊維と善玉菌を含む乳酸菌は相性が良く、組み合わせて食べると高い効果が期待できます。
✽オリゴ糖
大豆、ゴボウ、アスパラガス、玉ねぎ、にんにく、バナナなど。
オリゴ糖は、善玉菌のエサになるため、善玉菌に効果的に働きかけることができます。
善玉菌のエサになるオリゴ糖や食物繊維と善玉菌を含む乳酸菌は相性が良く、組み合わせて食べると高い効果が期待できます。
 2.睡眠
自律神経を整える。
腸は脳と密接なつながりがあります。自律神経が乱れる生活をしていると腸内環境も乱れ、便秘に便秘になったり、お腹を壊したりすることがあります。
質の良い睡眠をとって、自律神経を整えることも腸活には大切なのです。
睡眠直前のパソコンやスマホはブルーライトが脳を刺激し睡眠を妨げるので控えましょう。
2.睡眠
自律神経を整える。
腸は脳と密接なつながりがあります。自律神経が乱れる生活をしていると腸内環境も乱れ、便秘に便秘になったり、お腹を壊したりすることがあります。
質の良い睡眠をとって、自律神経を整えることも腸活には大切なのです。
睡眠直前のパソコンやスマホはブルーライトが脳を刺激し睡眠を妨げるので控えましょう。
 3.運動
ウオーキング、エクササイズなど
筋肉を鍛えることで血行が良くなり、胃腸や脳に酸素と栄養が行き届きやすくなります。
さらに筋力をつけることで姿勢も良くなり、内臓は圧迫されず本来の機能を発揮しやすくなります。
3.運動
ウオーキング、エクササイズなど
筋肉を鍛えることで血行が良くなり、胃腸や脳に酸素と栄養が行き届きやすくなります。
さらに筋力をつけることで姿勢も良くなり、内臓は圧迫されず本来の機能を発揮しやすくなります。
2023年3月30日更新
|
 |
フレイルについて |
|---|
 フレイルとは加齢により体力や気力が弱まっている状態のことです。
以前は「虚弱」などと呼ばれていましたが、「身体的問題」のみならず「認知機能障害などの精神的・心理的問題」「経済的困窮などの社会的問題」などさまざまな面からなる概念です。
フレイルは介護が必要になる前段階とも表現できます。
適切な介入により再び健康に戻ることも期待できるため、早めの気づきと対策が重要とされていて健康寿命(援助が必要ない・要介護状態でない期間)を延伸させるために国を挙げた取り組みが行われています。
フレイルとは加齢により体力や気力が弱まっている状態のことです。
以前は「虚弱」などと呼ばれていましたが、「身体的問題」のみならず「認知機能障害などの精神的・心理的問題」「経済的困窮などの社会的問題」などさまざまな面からなる概念です。
フレイルは介護が必要になる前段階とも表現できます。
適切な介入により再び健康に戻ることも期待できるため、早めの気づきと対策が重要とされていて健康寿命(援助が必要ない・要介護状態でない期間)を延伸させるために国を挙げた取り組みが行われています。
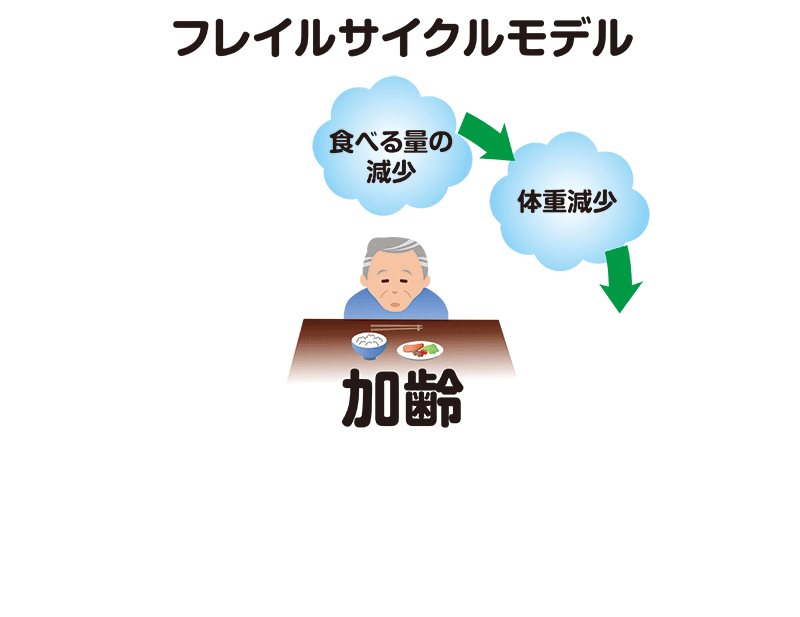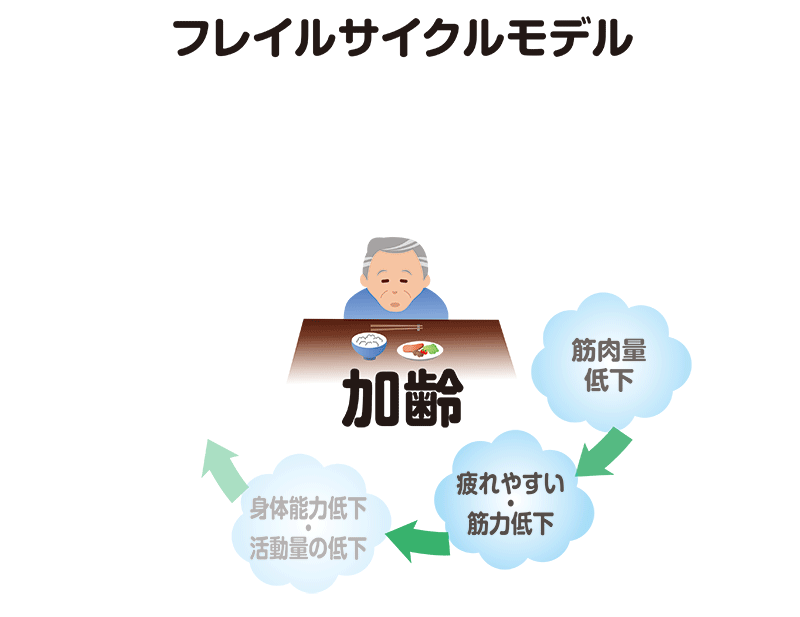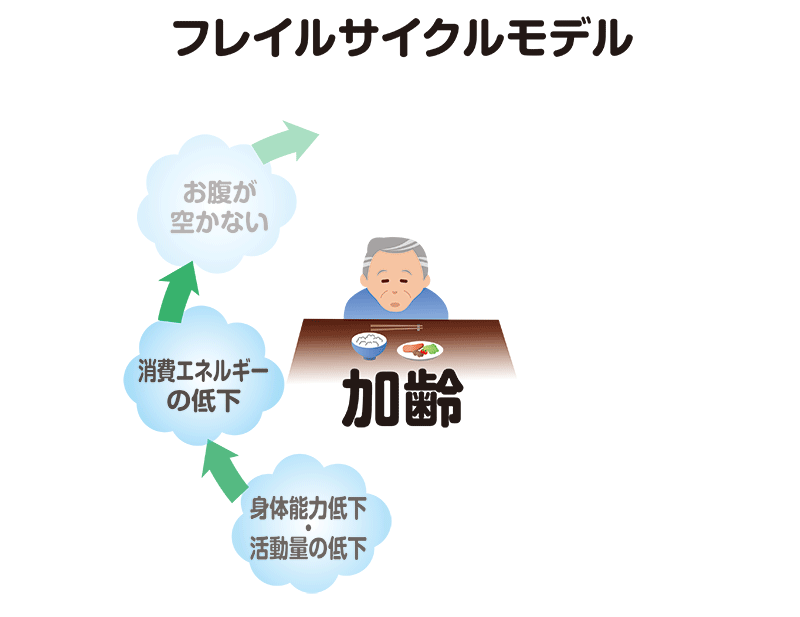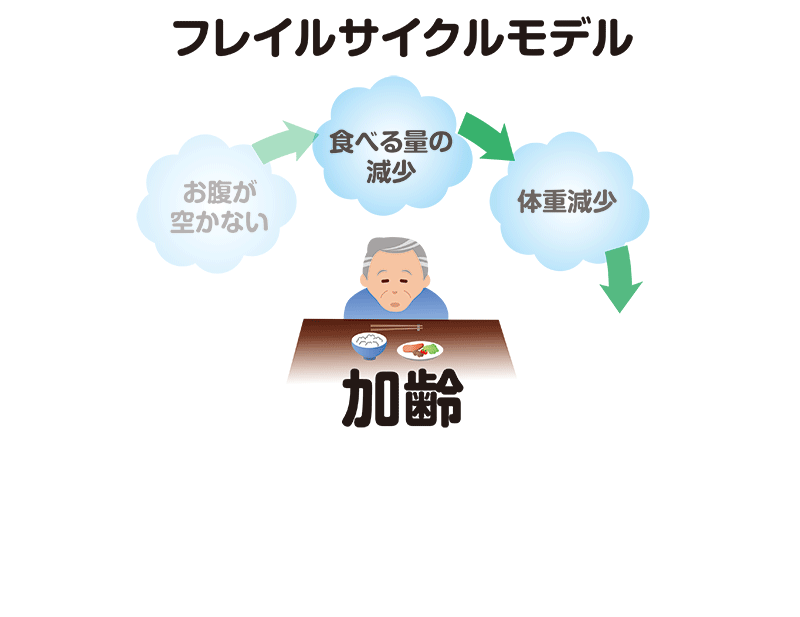
 フレイルの要因が重なり、悪循環に陥った状態がフレイルサイクルです。
筋力低下が始まりのものや、食欲不振が始まりのものがあります。
たとえば筋力低下で始まる場合では、加齢や病気によって筋肉量が減り体の機能が低下します。足の筋肉量が減ると歩く速度が落ちたり、疲れやすくなって活動量が減ったりします。活動量が減ると消費エネルギーが減るため、食欲も無くなります。
そうすると低栄養の状態になり、栄養不足によってさらに筋力低下が進んでいくという悪循環が起こり、ますます健康状態が悪化していきます。
フレイルの要因が重なり、悪循環に陥った状態がフレイルサイクルです。
筋力低下が始まりのものや、食欲不振が始まりのものがあります。
たとえば筋力低下で始まる場合では、加齢や病気によって筋肉量が減り体の機能が低下します。足の筋肉量が減ると歩く速度が落ちたり、疲れやすくなって活動量が減ったりします。活動量が減ると消費エネルギーが減るため、食欲も無くなります。
そうすると低栄養の状態になり、栄養不足によってさらに筋力低下が進んでいくという悪循環が起こり、ますます健康状態が悪化していきます。

友人・知人と会う約束を計画 ⇒刺激を受けたり、身体活動が増えたりするため、心身が活性化します。家庭での役割も大切 ⇒ごみ捨て、犬猫ペットの世話、家の修繕など、家庭内での仕事、役割を担うことでも活動の幅は広がります。地域の活動に参加してみる ⇒趣味やボランティア活動などで友人や知人と集う機会を持ちましょう。 ※10の食品群の頭文字をとったもので、ロコモチャレンジ!推進協議会が考案した合言葉
※10の食品群の頭文字をとったもので、ロコモチャレンジ!推進協議会が考案した合言葉
2022年11月14日更新
|
 |
手足口病 |
|---|

手足口病とは ●口腔粘膜および手や足などに現れる水疱性の発疹を主症状とした急性ウイルス感染です。 エンテロウイルスが原因であり予後は良好な疾患ですが、まれに急性脳炎を起こすこともあります。 ●4歳くらいまでの幼児を中心に夏季に流行が見られる疾患であり、2歳以下が半数を占めますが、学童でも流行することがあります。学童以上の大半はすでにウイルス感染を受けている場合が多いので、成人で罹ることは多くなく、男性の発症が多い疾患です。 ピークは夏で、秋から冬にかけても多少の発生が見られます。・痛みが強くなるもの 酸っぱい食べ物:酢の物、みかん、パイナップル、ぶどう、メロン、トマトなど 塩辛いもの:醤油をつけて食べるもの、塩をふって食べるもの、ポテトチップス、スナック菓子など 硬いもの:せんべい、リンゴなど・痛みを感じにくいもの 乳製品:冷たい牛乳、アイスクリーム、ヨーグルト、カルピスなど その他:バナナ、プリン、暑くないおかゆなど※熱い飲食物は刺激があるので注意しましょう。 
一度、痛い思いをすると、食べるのが怖くなってしまうことがあるので、食べるもの、飲むものの内容に注意が必要です。 参考文献 NIID国立感染研究所 手足口病とはhttps://www.niid.go.jp/niid/ja/kansennohanashi/441-hfmd.html2022年6月13日更新
|
 |
頭痛 |
|---|
 3月〜5月は気圧の変化が大きいので頭痛に悩まされる人が増えます。一方で、一年中繰り返し頭痛に悩まされている人も多くいます。
慢性の頭痛は、命に関わるものではありませんが、日常生活に支障が出ることもあります。慢性頭痛の中で1番多く半数をしめるのは緊張型頭痛で次に多いのは偏頭痛です。
それぞれの痛みの種類・原因・予防法・対処法は違うので、自分の頭痛のタイプを知ることが大切です。
3月〜5月は気圧の変化が大きいので頭痛に悩まされる人が増えます。一方で、一年中繰り返し頭痛に悩まされている人も多くいます。
慢性の頭痛は、命に関わるものではありませんが、日常生活に支障が出ることもあります。慢性頭痛の中で1番多く半数をしめるのは緊張型頭痛で次に多いのは偏頭痛です。
それぞれの痛みの種類・原因・予防法・対処法は違うので、自分の頭痛のタイプを知ることが大切です。


【豆知識】 このように頭痛のタイプによって症状が違うので、「どこが」「どんなふうに」「いつから」「痛みがどうしたら増すか」といったように整理してメモなどで医師へ自分の症状を正確に伝えるといいでしょう。2022年2月23日更新
|
 |
冷え症 |
|---|

●冷え症と冷え性の遣い 体が冷えやすい体質の事を総称して「冷え性」と言います。その中の症状として「冷え症」があります。●冷え症とは ☆一般的には:手や足などが温まらず、冷えているような感覚が自覚される状態 ☆西洋医学では:冷え性という概念は存在しません。あえて言うなら「熟産生がうまくいっていない状態を指すと言われています。循環不全・代謝低下等と表現されます。 ☆東洋医学では:万病の元と考えられ、エネルギー不足、血の不足、血行不良である状態を指します。☆体を温める食品例 野菜類:人参 かぼちゃ 玉ねぎ 山芋 肉・魚類:鶏肉 羊肉 鮭 さぱ タラ 飲み物:紅茶 ほうじ茶 ウーロン茶 ココア 調昧料等:味噌 にんにく こしよう シナモシ 乾姜(しようがを蒸して干した物)☆体を冷やす食品例 野菜類:きゅうり レタス トマト 柿 梨 バナナ メロン すいか パイナップル 飲み物:麦茶 コーヒー 牛乳 豆乳 調味料等: 酢 植物油参考資料 ○冷え性は治療できる?病院では何科に行けばいい?[医師監修]│Rhythm(リズム)http://www.life-rhythm.net/ ○冷え性外来│横浜血管クリニック https://yokohama-kekkan.com ○「冷え」への対処は、原因を突き止めることから始走る│オムロンヘルスケア https://www.omron.com2021年10月7日更新
|
 |
紫外線対策 |
|---|
 紫外線は4月頃から増え始めて、6〜8月に特に強くなります。
冬でも常に降り注いでいるので1年中対策は必要ですが、特にこの時期の対策はとても重要になります。
また紫外線は、晴れの日の紫外線量を100%とすると、曇りの日でも50〜80%、雨の日でも20〜30%くらいは降り注いでいるので、夜を除いては決して安心できません。
紫外線によって蓄積したダメージは、皮膚にさまざまな害をもたらします。その害を防ぐためにも紫外線が皮膚に与える影響を理解し、対策を取ることが大切です。
紫外線は4月頃から増え始めて、6〜8月に特に強くなります。
冬でも常に降り注いでいるので1年中対策は必要ですが、特にこの時期の対策はとても重要になります。
また紫外線は、晴れの日の紫外線量を100%とすると、曇りの日でも50〜80%、雨の日でも20〜30%くらいは降り注いでいるので、夜を除いては決して安心できません。
紫外線によって蓄積したダメージは、皮膚にさまざまな害をもたらします。その害を防ぐためにも紫外線が皮膚に与える影響を理解し、対策を取ることが大切です。
◎衣服や帽子などで防止する 衣服はしっかりした生地で、袖が長めのものを選びましょう。白い服は紫外線を通しやすいので黒っぽい色の服の方が効果的です。 帽子は前だけつばのある野球帽タイプのものでは首が無防備になるため全体につばのあるものを選びましょう。◎サングラスなどで目を保護する 過度の紫外線が目に当たると悪影響が出ることがあります。UV加工を施したサングラスやメガネを使うようにしましょう。
 紫外線を防ぐためには、衣服や帽子で皮膚を保護すると同時に、日焼け止めをしっかり塗ることが重要です。
紫外線を防ぐためには、衣服や帽子で皮膚を保護すると同時に、日焼け止めをしっかり塗ることが重要です。
◎日焼け止めの性能表示 ◆SPF・・・ しみや皮膚ガンの原因となるUVBを遮断する効果を示す指標です。指数が大きいほど効果は高くなります。 ◆PA・・・ しわの原因となるUVAを遮断する効果を示す指標です。効果は+の数で示されます。 +の数が多くなるほど効果も高くなります。 SPF50、PA++++は海水浴や炎天下のレジャー活動など、SPF10〜30、PA++以上は野外での軽いスポーツ、レジャー活動などと、目的や使い心地、紫外線に対する肌の敏感度なども考慮したうえで、日焼け止めを選ぶことが大切です。◎日焼け止めの塗り方 日焼け止めは塗り方によっても効果に差が現れます。むらなくしっかりと塗るためには重ね塗りがおすすめです。また、こまめに塗り直す(汗で落ちてしまうので2〜3時間おきに塗り直す)ことも大切です。 日焼けしやすい額、鼻筋などは丁寧に塗り、また首・耳の後ろなどは忘れがちになるのでしっかり塗りましょう。◎敏感肌の人の場合 日焼け止めには、配合されている成分によって、紫外線を吸収して皮膚に届かないようにする「紫外線吸収剤」と、紫外線を反射して皮膚に届かないようにする「紫外線散乱剤」の2種類があります。 紫外線吸収剤は、塗り心地の良いものが多いですが、皮膚に刺激を与えやすくかぶれなどを引き起こすこともあります。 紫外線散乱剤は、厚く塗る必要があり皮膚に塗ると白くなりやすいなどの使い勝手は悪いのですが、皮膚への負担は少なくなります。 市販されている日焼け止めには2種類を組み合わせているものもありますが、敏感肌 の人は、紫外線吸収剤の配合されていまないものを選ぶようにしましょう。 「紫外線吸収剤無配合」または「ノンケミカル」などと表示されています。2021年5月31日更新
|
 |
寒暖差疲労 |
|---|
 春先は「三寒四温」と言われるように、気温や気圧が変動しやすいものです。1週間のうちで最高気温が約15℃も違うことがあり、寒暖差疲労に悩まされやすい時期が続きます。
また、春は新生活がスタートする時期でもあり、新しい環境や人間関係によって緊張すると、無意識のうちに身体に力が入り、全身が固まってしまいます。こういった状態では交感神経が優位になりやすいため、血のめぐりが悪化し、疲れが溜まってしまいます。
手軽にできる首温活を取り入れてて寒暖差対策をし、春を気持ちよく過ごしましょう。
春先は「三寒四温」と言われるように、気温や気圧が変動しやすいものです。1週間のうちで最高気温が約15℃も違うことがあり、寒暖差疲労に悩まされやすい時期が続きます。
また、春は新生活がスタートする時期でもあり、新しい環境や人間関係によって緊張すると、無意識のうちに身体に力が入り、全身が固まってしまいます。こういった状態では交感神経が優位になりやすいため、血のめぐりが悪化し、疲れが溜まってしまいます。
手軽にできる首温活を取り入れてて寒暖差対策をし、春を気持ちよく過ごしましょう。
●温熱シートや蒸しタオル 肌に直接貼れるタイプの温熱シートや、電子レンジで温めた蒸しタオルで首の後ろを温めます。蒸気の熱は身体により深く、広く伝わるため、全身がさらに効率よく暖まります。
●ストールやネックウォーマー 首を温められるグッズを持ち歩き、こまめに体温調整をしましょう。暑い時は外してOKですが、「寒いな」と感じる前から温めておくことが、寒暖差を感じにくくするためのポイントです。
●炭酸入浴 36〜40度のお湯に炭酸ガス入りの入浴剤を入れて、首までつかりましょう。10分ほどで全身の血行がよくなり、疲れや冷えの解消にも効果的です。
2021年2月12日更新
|
 |
冬季うつ病 |
|---|
 冬季うつ病とは、季節の変化が原因となる季節性うつ病の一つです。
秋から冬に症状があらわれ、春先になると自然に回復していきます。成人前後から徐々に発症し、男性よりも女性に多く見られます。
一度発症すると毎年繰り返すことが多いため、原因と特徴を理解して対処することが重要です。
冬季うつ病とは、季節の変化が原因となる季節性うつ病の一つです。
秋から冬に症状があらわれ、春先になると自然に回復していきます。成人前後から徐々に発症し、男性よりも女性に多く見られます。
一度発症すると毎年繰り返すことが多いため、原因と特徴を理解して対処することが重要です。
●冬季うつ病の代表的な症状● ・睡眠時間が長くなり、日中でも眠気がある。 ・食欲が旺盛で、特に甘いものや炭水化物が欲しくなる。 ・気分が落ち込み、無気力となる。自己否定的になる。 ・集中力が著しく低下し、日常の家事・仕事ができない。 ・人付き合いがおっくうになり、出不精にになり活動量が低下する。●トリプトファンを多く含む食物● ・バナナ ・カボチャ ・チーズ ・豆乳 など

2020年10月7日更新
|
 |
秋バテ |
|---|
 「秋バテ」という言葉をご存知ですか?
夏が終わり、秋になってもなんだか体の調子が悪い…
もしかしたらそれは、秋バテかもしれません。
「秋バテ」という言葉をご存知ですか?
夏が終わり、秋になってもなんだか体の調子が悪い…
もしかしたらそれは、秋バテかもしれません。

 ・シャワーだけでなく、38℃から40℃のやや温かめの湯に浸かる。
・シャワーだけでなく、38℃から40℃のやや温かめの湯に浸かる。
 ・30分程度の散歩などの軽めの運動を毎日続ける。
・30分程度の散歩などの軽めの運動を毎日続ける。
 ・イモ類(かぼちゃ、さつまいもなど)、根菜(ごぼうやレンコンなど)、きのこ類、魚(さんま、鮭、サバ)、栗、果物など、ビタミンやミネラルの多い食品を食べる。
冷房の効かせすぎ、冷たいものの取りすぎは、秋に入ってからではなく、夏のうちから気をつけましょう。
秋バテ対策は、前もって、冷えにくく、疲れにくい体づくりをしていくのもポイントです。
食生活や入浴、運動習慣などを見直し、夏の疲れを追い出しましょう。
・イモ類(かぼちゃ、さつまいもなど)、根菜(ごぼうやレンコンなど)、きのこ類、魚(さんま、鮭、サバ)、栗、果物など、ビタミンやミネラルの多い食品を食べる。
冷房の効かせすぎ、冷たいものの取りすぎは、秋に入ってからではなく、夏のうちから気をつけましょう。
秋バテ対策は、前もって、冷えにくく、疲れにくい体づくりをしていくのもポイントです。
食生活や入浴、運動習慣などを見直し、夏の疲れを追い出しましょう。
2020年9月15日更新
|
 |
春のやまい |
|---|
 春は、全身の細胞が冬から夏モードへと変化する過渡期。身体の不調も多くなる季節です。
春はどのような特徴が健康に影響しているのでしょうか?
春は、全身の細胞が冬から夏モードへと変化する過渡期。身体の不調も多くなる季節です。
春はどのような特徴が健康に影響しているのでしょうか?
 光と人間には大きな関係があります
春は日がのびてくるのと同時に太陽が高くなるため、ほかの季節に比べて日照量が急激に増え、変化が激しくなります。さらに紫外線の量も大幅に増えます。
地上に届く紫外線には、UV-Aと、UV-Bの2種類がありますが、注意したいのがUV-B。
UV-Bが目から入る事で脳の視床下部に信号が伝わり、あるホルモンを分泌します。
このホルモンによって全身のメラノサイトが反応して疲労物質が出るのです。
紫外線量が増える春の光が、疲労を生んでいるのです。
光と人間には大きな関係があります
春は日がのびてくるのと同時に太陽が高くなるため、ほかの季節に比べて日照量が急激に増え、変化が激しくなります。さらに紫外線の量も大幅に増えます。
地上に届く紫外線には、UV-Aと、UV-Bの2種類がありますが、注意したいのがUV-B。
UV-Bが目から入る事で脳の視床下部に信号が伝わり、あるホルモンを分泌します。
このホルモンによって全身のメラノサイトが反応して疲労物質が出るのです。
紫外線量が増える春の光が、疲労を生んでいるのです。
 規則正しい生活をする、適度な運動をするというのがお勧めです。少し早めに起きて朝日を浴びると、体内時計をリセットする効果が期待できます。
睡眠をとるのも大切ですが、休みの日に寝すぎるのは禁物です。
昼寝は、30分以上になると深い睡眠になってしまい逆効果です。
規則正しい生活をする、適度な運動をするというのがお勧めです。少し早めに起きて朝日を浴びると、体内時計をリセットする効果が期待できます。
睡眠をとるのも大切ですが、休みの日に寝すぎるのは禁物です。
昼寝は、30分以上になると深い睡眠になってしまい逆効果です。
2020年3月24日更新
|
 |
冬の季節の皮膚ケア |
|---|
 寒くなり、乾燥の季節がやってきました。
乾燥肌が気になる方も多いのではないのでしょうか。
乾燥肌の水分の取り方と保温についてお話しします。
寒くなり、乾燥の季節がやってきました。
乾燥肌が気になる方も多いのではないのでしょうか。
乾燥肌の水分の取り方と保温についてお話しします。
 乾燥肌の原因の中で、もっとも簡単に対処できるのは、水分不足の解消です。
とは言っても、単に水をたくさん飲めばいいというものではありません。
乾燥肌のためには、できれば暖かい白湯のようなものを飲みましょう。
冷たすぎる飲み物は、体温が低下し、新陳代謝をにぶらせるのでおすすめできません。
白湯が物足りないようなら、体を温める作用がある生姜湯やハーブティー、ビタミンが豊富なフレッシュジュースなども乾燥肌にはいいです。
温かいものと言っても緑茶やコーヒーはおすすめできません。緑茶やコーヒーはタンニンやカフェインが含まれています。
タンニンは、体の中で亜鉛の吸収を阻む働きを持っています。
亜鉛は新陳代謝に欠かせないミネラルの一つなので新陳代謝を下げてしまう可能性があります。
カフェインには利尿作用があり、体の中にある水分を尿として排出させる働きがあるので、水分を取っても利尿作用によって水分が排出されてしまいます。
乾燥肌の原因の中で、もっとも簡単に対処できるのは、水分不足の解消です。
とは言っても、単に水をたくさん飲めばいいというものではありません。
乾燥肌のためには、できれば暖かい白湯のようなものを飲みましょう。
冷たすぎる飲み物は、体温が低下し、新陳代謝をにぶらせるのでおすすめできません。
白湯が物足りないようなら、体を温める作用がある生姜湯やハーブティー、ビタミンが豊富なフレッシュジュースなども乾燥肌にはいいです。
温かいものと言っても緑茶やコーヒーはおすすめできません。緑茶やコーヒーはタンニンやカフェインが含まれています。
タンニンは、体の中で亜鉛の吸収を阻む働きを持っています。
亜鉛は新陳代謝に欠かせないミネラルの一つなので新陳代謝を下げてしまう可能性があります。
カフェインには利尿作用があり、体の中にある水分を尿として排出させる働きがあるので、水分を取っても利尿作用によって水分が排出されてしまいます。
2019年12月23日更新
|
 |
夏場の食中毒 |
|---|
|
夏は食中毒が発生しやすくなる季節です。夏の高い気温と温度が食中毒の原因となり、細菌の増殖を活発にするためです。
2019年5月13日更新
|
 |
春に多い病気ってなぁに? |
|---|
 寒い冬が終わりを告げ、やわらかな日差しと風が心地よい春がやってきました。
入園、入学、新社会人1年生など新生活の始まりですね。
冬に流行するインフルエンザやノロウイルスが落ち着き一安心。
だけど春に流行する感染症があるのをご存知でしょうか。
・麻疹(はしか)
・風疹
・流行性耳下腺炎(おたふくかぜ)
これらの感染症は主に子供の間で流行する病気ですが、大人がかかると重症化しやすく注意が必要です。
・麻疹(はしか)
発熱、鼻汁、くしゃみといった風邪とよく似た症状からはじまります。
口の中に小さな白い斑点(コプリック斑)が現れ、数日後体全体に発疹が出てきます。
免疫がつくので一度かかると大人になるまで感染しにくい病気です。
本来子供がかかりやすかった病気ですが、近年では成人の感染者が増加しています。
・風疹
3日ばしかともよばれます。
通常耳の後ろのリンパ節が腫れ、顔や耳の後ろに発疹が現れ体にも広がります。
発熱することもあり、発疹が消えていく頃にかゆくなります。
大人になってからかかると発熱、発疹が出ている期間が長く、関節痛がひどくなります。
妊娠初期の女性が感染すると胎児に影響がでることがあります。
・流行性耳下腺炎(おたふくかぜ)
耳、あごの下、頬の後ろあたりに腫れの症状が出ます。
発熱することが多く、腫れの痛みが強く出ることもあります。
感染力は弱めで一度かかると後はかかりません。
寒い冬が終わりを告げ、やわらかな日差しと風が心地よい春がやってきました。
入園、入学、新社会人1年生など新生活の始まりですね。
冬に流行するインフルエンザやノロウイルスが落ち着き一安心。
だけど春に流行する感染症があるのをご存知でしょうか。
・麻疹(はしか)
・風疹
・流行性耳下腺炎(おたふくかぜ)
これらの感染症は主に子供の間で流行する病気ですが、大人がかかると重症化しやすく注意が必要です。
・麻疹(はしか)
発熱、鼻汁、くしゃみといった風邪とよく似た症状からはじまります。
口の中に小さな白い斑点(コプリック斑)が現れ、数日後体全体に発疹が出てきます。
免疫がつくので一度かかると大人になるまで感染しにくい病気です。
本来子供がかかりやすかった病気ですが、近年では成人の感染者が増加しています。
・風疹
3日ばしかともよばれます。
通常耳の後ろのリンパ節が腫れ、顔や耳の後ろに発疹が現れ体にも広がります。
発熱することもあり、発疹が消えていく頃にかゆくなります。
大人になってからかかると発熱、発疹が出ている期間が長く、関節痛がひどくなります。
妊娠初期の女性が感染すると胎児に影響がでることがあります。
・流行性耳下腺炎(おたふくかぜ)
耳、あごの下、頬の後ろあたりに腫れの症状が出ます。
発熱することが多く、腫れの痛みが強く出ることもあります。
感染力は弱めで一度かかると後はかかりません。

|
 |
冬と高血圧 |
|---|
|
人間の体は、体温を一定に保つために、暑いときは血管を開いて熱を放出し、寒いときは血管を縮めて熱を逃がさないようにしています。季節によるこのような血圧の変動を季節変動といいます。
季節変動が起こる主な原因は気温です。気温が高いと、血管が拡張するため、血圧が低下します。
一方、気温が低いと、自律神経の中でも交感神経の働きが活発になり、血管を収縮させ、血庄を上昇させることにより体温を維持しようとします。また、冬になると鍋物などの料理がふえ、塩分をとりすぎる傾向があります。
しかも、あまり汗をかかないので、体内にナトリウムが多くなり、血圧が上がりやすくなります。
|
 |
冬の高血圧対策 |
|---|
|
|
 |
虫刺され |
|---|
|
暖かい季節になり、キャンプやBBQなどの屋外でのレジャーが多くなる人も多いと思います。虫刺されは春から秋にかけての代表的な皮膚トラブルです。
かき壊して化膿したりする事のないよう、上手に対処しましょう。
2018年8月27日更新
|
 |
五月病 |
|---|
新年度を迎え、新社会人をはじめ転職や異動など新しい環境で仕事を始める人も多いことでしょう。心機一転、「よし、頑張るぞ!」とエネルギーが湧いてくるものです。しかし、ゴールデンウィークを過ぎてひと段落する頃から、にわかに「やる気が出ない」「ふさぎこむ」という症状が現れる人がいます。俗にいう「5月病」です。
研修を経て5月から実際に仕事を始めるという新社会人の場合、これらの症状が6月に見られるため、「6月病」とも呼ばれます。5月病、6月病のいずれにしても、環境の変化に伴う心身の負担、ストレスが主な原因です。

2018年4月9日更新
|
 |
インフルエンザ |
|---|
|
|
 |
インフルエンザにかかったらどのくらい外出を控えればいいですか? |
|---|
 |
一般的に熱が下がっても、しばらくはウイルスの感染力が残っています。そのため熱が下がった後も最低2日間(幼児は3 日間)、インフルエンザ発症後から5日間は自宅で療養することが勧められています。医師や学校などと相談しましょう。 |
|---|
| 参考 ○厚生労働省 インフルエンザQ&A ○第一三共株式会社 インフル・ニュース ○中外製薬 インフルエンザ情報サーピス |
2017年11月8日更新
 |
ノロウイルス |
|---|
|
2017年9月28日更新
|
 |
熱中症 |
|---|
| 熱中症とは暑い環境で生じる健康被害の総称で、さまざまな症状があります。 炎天下での運動や作業中だけではなく室内で発生する熱中症も近年増加していて、比較的涼しい北海道でも注意をしなければなりません。 |
|
2017年7月19日更新
|
 |
花粉症 |
|---|
| スギが花粉をまき散らす春、あなたのまわりにもマスクやメガネを身につけて出かけている方がいるのではないでしょうか。私たちの住む北海道にはスギの木が少ないので、「北へ行けば花粉症に悩まされずに済む!」という考え方を抱く方もいますが、実は北海道にはこの地域特有のシラカバ花粉症というものも存在するのです。全国どこに行っても花紛症の悩みは共通というわけですね。ここでは、今や日本人の3 人に1人が発症している国民病ともいうべき花粉症とその治療について解説していきます。 |
|
2017年3月28日更新
|
 |
気をつけたい「薬の飲み合わせ」 |
|---|
 |
医薬品と健康食品の違い |
|---|
| 医薬品とは、主に病気の治療、診断、予防を目的に使用されるものです。一方、健康食品は、明確な定義はありませんが、健康を維持,増進するために摂取する食品で病気の人が健康になるために摂取するものではありません。 不足しがちな微量栄養素を補う目的でサプリメントを利用することは合理的でが、健康食品やサプリメントに過度な期待をせずに、バランスの良い食生活を第一に考えましょう。 |
 |
「風邪」と「インフルエンザ」の違い |
|---|
| 一般的な「風邪」は接触感染と言って、
ウイルスが付着したものを手で触り、
その手で口や鼻を触る事で感染するのが
主な感染経路です。
一方、「インフルエンザ」は接触感染以外にも、 ウイルスが空気中を漂い、口や鼻に入り込んで感染します。 (空気感染・飛沫感染) また、インフルエンザの潜伏期間は2〜3日なのですが、 まだ症状が発症していない状態でも、感染力があります。 インフルエンザの場合、風邪薬は全く効きません。 熱が高いからと言って、 すぐに解熱剤を飲むのも良くありません。 (ウイルスを抑えるために発熱しているので、 むやみに熱を下げると逆効果になってしまいます。) 早めに医療機関を受診をして、的確な治療をしてください。 |







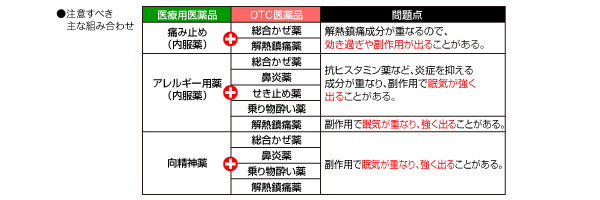
 薬の飲み合わせとは、複数の成分どうしが反応して、予想外の強い作用が出たり、反対に薬が効きにくくなる事があります。これを薬の「飲み合わせ(相互作用)」といい、注意して防がなければなりません。
薬の飲み合わせとは、複数の成分どうしが反応して、予想外の強い作用が出たり、反対に薬が効きにくくなる事があります。これを薬の「飲み合わせ(相互作用)」といい、注意して防がなければなりません。

 薬局で「お薬手帳」をもらって、自分が飲んでいる薬の記録を作るのもいい方法です。薬名などが分からなくても、薬剤師が記録してくれます。いつも行く薬局(調剤薬局)を決めておき、薬剤師から併用してはいけない薬などについてアドバイスを受けるようにします。自分でよく使用するサプリメントなども記録しておくと便利です。
薬局で「お薬手帳」をもらって、自分が飲んでいる薬の記録を作るのもいい方法です。薬名などが分からなくても、薬剤師が記録してくれます。いつも行く薬局(調剤薬局)を決めておき、薬剤師から併用してはいけない薬などについてアドバイスを受けるようにします。自分でよく使用するサプリメントなども記録しておくと便利です。